Панкреатит вимагає не героїзму, а системності. Коли підшлункова залоза запалена, кожен зайвий грам жиру, кожен переїдений шматок і кожна поспішна кава відгукуються болем, нудотою чи важкістю. Дієта в цьому випадку — не тимчасова «забаганка лікаря», а частина лікування, що знімає навантаження з органа, дає йому час на відновлення і зменшує ризик ускладнень. «Дієта — це лікування, а не покарання» — просте правило, яке допомагає тримати курс, навіть якщо навколо чимало спокус і швидких рішень.
У цій статті ви знайдете чіткі принципи харчування при загостренні та в ремісії, побачите, що можна і що краще відкласти «на потім», отримаєте зразкове меню, прості рецепти і відповіді на часті запитання. Ми будемо говорити простою мовою, без термінів і складних схем, і при цьому — з повагою до нюансів вашого стану. «Немає ідеальної універсальної тарілки, є ваша найкраща тарілка на сьогодні» — і ми допоможемо її скласти.
Що таке панкреатит і як дієта допомагає
Панкреатит — це запалення підшлункової залози. Вона виробляє ферменти для травлення і гормони, які контролюють рівень цукру в крові. Під час запалення ферменти «активуються» завчасно і дратують саму залозу. Через це з’являється біль у верхній частині живота, нудота, здуття, інколи блювання. Є два основні стани: гострий панкреатит (раптовий епізод) і хронічний (триває роками з періодами загострення і ремісії). Харчування прямо впливає на прояви хвороби, бо кожен прийом їжі вмикає вироблення ферментів. Лагідна дієта знижує цей стимул, дозволяє краще переносити їжу, зменшує біль і допомагає уникати нових загострень.
Цілі дієти при панкреатиті

Головна мета — зменшити подразнення підшлункової. Для цього їжа має бути легкою для перетравлення, в міру теплою, помірною за обсягом і рівномірно розподіленою протягом дня. Дієта також має підтримувати вагу, запобігати дефіциту білка, вітамінів і мінералів. Важливо не лише обирати продукти, а й правильно їх готувати: варити, тушкувати, запікати без хрусткої скоринки, готувати на парі. Так ми зменшуємо кількість жиру, шкідливих сполук і спецій, які можуть посилювати симптоми.
Принципи харчування під час загострення
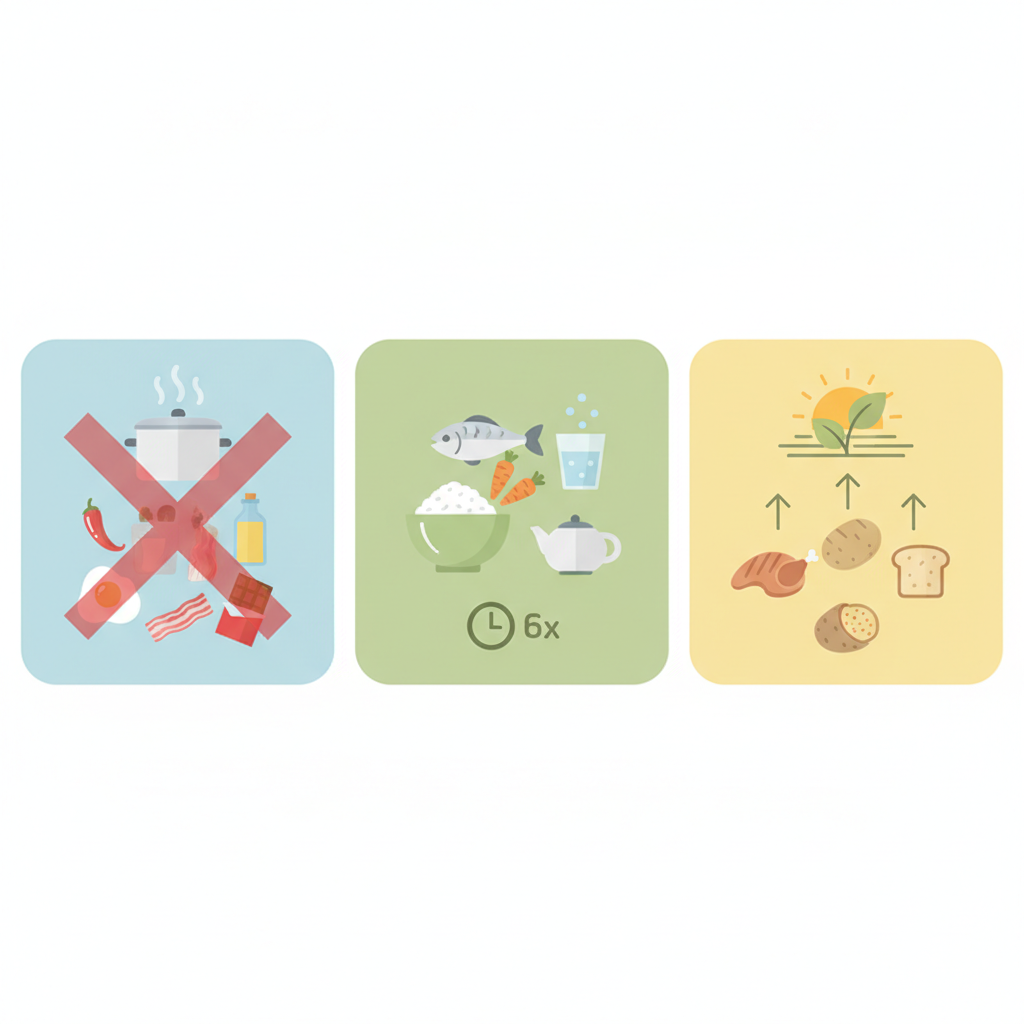
У перші дні загострення завдання — дати підшлунковій перепочинок. Якщо апетит пропав і є нудота, не слід примушувати себе. Коли стан поліпшується, переходьте на дрібні прийоми м’якої, пюреподібної їжі з низьким вмістом жиру. Найперше підходять слизькі каші на воді, протерті супи, нежирні кисломолочні продукти, киселі, печені яблука без шкірки. Пийте воду невеликими ковтками, уникайте солодких газованих напоїв. Якщо ви сумніваєтесь, коли і що вводити, спирайтеся на просте правило: спершу рідини без цукру, потім — пюре з круп і овочів, далі — легкий білок (риба, індичка, сир), і лише з часом — більш щільні страви. Важливо зберігати крок за кроком і не поспішати, навіть якщо з’явився апетит.
Харчування в період ремісії

Режим і порції
Коли біль зник і травлення стабілізувалося, переходьте до збалансованого щоденного меню. Їжте 5–6 разів на день невеликими порціями, дотримуйтеся сталого графіка. Не повинно бути великих перерв, переїдання і «випадкових» перекусів із фастфуду. Кожен прийом — це сигнал для підшлункової: стабільність режиму означає стабільне навантаження.
Білки, жири, вуглеводи
Білок підтримує відновлення тканин: обирайте легкі джерела — нежирна риба, індичка, куряча грудка, кролик, яйця (переважно білок), м’який сир, йогурт без добавок. Жири потрібні, але в невеликій кількості: зменшуйте тваринні, надавайте перевагу рослинним оліям, додавайте їх у готові страви по чайній ложці. Вуглеводи — основа енергії: краще складні — гречка, рис, вівсянка, булгур, запечені овочі, стиглі м’які фрукти без шкірки. Клітковина важлива, але не надмірна: грубі овочі в сирому вигляді можуть дратувати, тож у період ремісії готуйте їх м’яко, без твердих прожилок і насіння.
Цей список допоможе скласти прості комбінації на щодень. Починайте з невеликих порцій і слідкуйте за самопочуттям — реакції індивідуальні.
- Крупи: вівсянка, гречка, рис, манка, булгур; на воді або наполовину з молоком, без багато масла.
- Овочі: кабачок, морква, гарбуз, картопля, цвітна капуста, броколі; краще тушкувати, запікати, готувати на парі.
- Фрукти і ягоди: банан, печене яблуко без шкірки, м’яка груша, чорниця у вигляді киселю чи пюре.
- Білок: індичка, куряча грудка, кролик, нежирна телятина, хек, минтай, судак, яйця (омлет на парі, білок), тофу.
- Молочні: кефір 1–2.5%, натуральний йогурт без цукру, сир м’який 2–5%, ряжанка помірної жирності (як переноситься).
- Хліб і випічка: учорашній пшеничний хліб, сухарики з білого хліба, галетне печиво без крему.
- Жири: невелика кількість вершкового масла, оливкова чи інша м’яка олія — додавати до готової страви.
- Напої: вода, слабкий чай, компот із сухофруктів без цукру, відвар шипшини, узвари, киселі.
Продукти, яких краще уникати
Обмеження — це не «заборона назавжди», а турбота про себе тут і зараз. Якщо стан стабільний, інколи щось із наведеного можна пробувати у дуже малих кількостях, але тільки коли немає болю і за порадою лікаря.
- Смажене, копчене, гостре, маринади, консерви, ковбаси, бекон, субпродукти з великою кількістю жиру і спецій.
- Жирні сорти м’яса і риби, шкірка птиці, наваристі бульйони.
- Свіжі хрусткі овочі і фрукти з грубою шкіркою або насінням (редька, редис, капуста білокачанна в сирому вигляді, виноград із кісточками).
- Випічка з кремами, листкове тісто, здоба, свіжий чорний хліб, млинці з жирною начинкою.
- Гриби, бобові (часто викликають здуття), горіхи та насіння у період нестабільності.
- Алкоголь будь-якої міцності, енергетики, газовані напої, міцна кава і чай, какао, шоколад у період загострення.
- Соуси із магазинів, майонез, кетчуп, велика кількість часнику та гострого перцю.
Як готувати: технології, що бережуть підшлункову
Готування визначає, як їжа подіє на ваш організм. Заміна смаження на пар або запікання — простий і дуже ефективний крок, який часто знімає половину скарг. Важлива також температура: надто гаряче і надто холодне може провокувати біль і спазм, тож тримайте «теплу золоту середину».
- Варіння, готування на парі, тушкування, запікання без скоринки — базові методи. Сковороду і гриль краще відкласти.
- Подрібнюйте, якщо відчуваєте важкість: пюре, суфле, котлети на парі переносяться краще за великі шматки.
- Додавайте спеції обережно: кріп, петрушка, лавровий лист — ок; перець чилі та копчені приправи — ні.
- Сіль — помірно. Краще підсилюйте смак запеченими овочами, лимонною цедрою (як переноситься) або краплею ароматної олії в кінці.
День 1. Сніданок: вівсянка на воді з половиною банана, чай слабкий. Перекус: м’який сир 5% і печене яблуко без шкірки. Обід: суп-пюре з кабачка і моркви, парова котлета з індички, рис розсипчастий, компот без цукру. Полуденок: йогурт натуральний. Вечеря: хек, запечений у фользі з морквою, картопляне пюре, відвар шипшини. Перед сном: склянка теплої води.
День 2. Сніданок: омлет із двох білків і половини жовтка на парі, гречана каша, чай. Перекус: банан або кисіль чорничний. Обід: суп із рисом та овочами, філе курки тушковане з гарбузом, салат із печеного буряка без часнику, узвар. Полуденок: кефір 1%. Вечеря: запіканка з сиру та манки без цукру з ложкою йогурту зверху, тепла вода.
День 3. Сніданок: манна каша на наполовину молоці, чай з ромашкою. Перекус: груша м’яка, очищена, невеликий сухарик. Обід: суп-пюре з цвітної капусти, судак на парі, булгур, компот. Полуденок: натуральний йогурт або ряжанка, як переноситься. Вечеря: тушковані овочі (кабачок, морква, броколі), котлета парова з кролика, кисіль.
Рецепти, які працюють при панкреатиті
Крем-суп із кабачка і моркви
Склад: кабачок, морква, картопля, трохи оливкової олії, вода або легкий овочевий бульйон. Як приготувати: наріжте овочі невеликими кубиками, залийте водою ледь покривши, варіть до м’якості. Подрібніть блендером до кремової текстури. Додайте щіпку солі і краплю олії вже в тарілці. Подавайте теплим. Суп м’який за смаком, але добре насичує і не перевантажує травлення.
Ніжне суфле з індички
Склад: філе індички, білок яйця, ложка манки, трішки молока, щіпка солі. Як приготувати: подрібніть філе до фаршу, змішайте з білком, манкою і молоком до м’якої маси. Перекладіть у форму, готуйте на парі 20–25 хвилин. Виходить повітряна страва, яку легко жувати і перетравлювати. Смак м’який, структура — як у дитячого харчування, що ідеально під час відновлення.
Запечені яблука з сиром
Склад: яблука солодких сортів, м’який сир, трішки ванілі. Як приготувати: видаліть серцевину, наповніть сиром, запікайте при 170 °C 15–20 хвилин. Коли яблука стануть м’якими, подавайте теплими. Це простий десерт без цукру, який не подразнює слизову і водночас тішить солодким смаком.
Питний режим і перекуси
Пийте рівномірно протягом дня, не наганяючи об’єм увечері. Чиста вода — перший вибір. Чай має бути слабким, кава — не міцна і краще після їжі, із невеликою кількістю молока, якщо ви її переносите. Газованих напоїв краще уникати — вони роздувають кишківник і можуть провокувати біль. Перекуси будьте «нудними», але надійними: йогурт без добавок, печене яблуко, банан, невеликий шматок запіканки з сиру, кисіль, сухарик з білим хлібом. Така «скука» — це ваш спокій і стабільність.
Вітамінна підтримка і ферменти
Через обмеження жиру і зміну раціону інколи з’являються ознаки дефіциту вітамінів A, D, E, K і деяких мікроелементів. Не починайте добавки самостійно: надлишок жиророзчинних вітамінів може нашкодити. Обговоріть із лікарем базовий комплекс і доцільність ферментів під час прийомів їжі. Ферменти не «лікують» самі по собі, але допомагають їжі краще засвоюватися, зменшуючи здуття, біль і важкість. Якщо ви худнете без причин або помічаєте жирний, блискучий стілець із різким запахом, скажіть лікарю — це може бути ознакою недостатнього травлення жирів і потреби в корекції терапії.
Як жити з дієтою: робота, подорожі, свята
Плануйте день навколо вашого здоров’я, а не навпаки. На роботу беріть харчовий контейнер: каша, парова котлета, тушковані овочі — грійте і їжте невеликими порціями. У кафе обирайте прості страви: суп-пюре, рибу на парі, запечену картоплю без смаженої скоринки, каші. У подорож бере виручають банан, йогурт, галетне печиво, питний йогурт без цукру, маленькі пакети з готовими кашами, які легко залити гарячою водою. На свята фокусуйтесь на білку і простих гарнірах, міняйте пряжені салати на запечені овочі, робіть «пару ложок» замість «повної тарілки». Ніхто не помітить, якщо ви їсте повільно і обираєте те, що вам підходить. А от ваша підшлункова помітить точно.
Часті помилки і як їх уникнути
Найчастіше люди повертають біль через три речі: поспіх, апетит очима і «мені ж можна трошки». Поспіх означає великі шматки, погане пережовування, їжу на ходу — усе це збільшує навантаження на травлення. Апетит очима веде до переїдання, особливо на свята або у гостях. «Трошки» жирного, копченого чи алкоголю для підшлункової зовсім не «трошки». Друга група помилок — довгі перерви без їжі, що закінчуються «вечерею короля», експерименти з модними дієтами на кшталт кето або сухого голодування, надмір кави на порожній шлунок. Третя — ігнорування сигналів тіла: якщо після певного продукту стає гірше, варто або зменшити порцію, або відкласти його на кілька тижнів і спробувати знову пізніше, краще у перетертій формі. Ваш організм — найчесніший порадник, слухайте його і запитуйте лікаря, коли сумніваєтеся.
«Стабільність у харчуванні — це ваш головний протизапальний засіб».
Питання та відповіді
Чи можна каву при панкреатиті?
Можна, але слабку, не на порожній шлунок і невелику чашку. Краще після їжі, за можливості з невеликою кількістю молока. Якщо після кави з’являється печія, біль або важкість, замініть її на цикорій чи теплий чай. Під час загострення каву краще відкласти.
Чи дозволені кисломолочні продукти?
Так, але обирайте натуральні без цукру і з помірним вмістом жиру. Сир м’який 2–5%, йогурт натуральний, кефір — хороша основа. Якщо з’являється здуття, спробуйте зменшити порцію або перейти на більш ферментовані варіанти. Молоко в чистому вигляді не завжди добре переноситься, краще використовуйте його для каш або в невеликій кількості до чаю.
Чи потрібні «розвантажувальні» дні?
Жорсткі розвантаження і голодування без нагляду не рекомендують. Вони провокують стрибки жовчі і ферментів, що може погіршити стан. Краще робіть «легкі» дні: каші на воді, супи-пюре, запечені овочі, легкі білки, більше теплого пиття. Це дає перепочинок без ризику.
Чи можна спробувати кето або інші модні дієти?
Кето та інші жирні підходи при панкреатиті протипоказані: багато жиру — пряме навантаження на підшлункову. Не експериментуйте. Ваш безпечний шлях — помірний білок, обмежений жир, складні вуглеводи і щадні способи готування.
Коли терміново звертатися до лікаря
Якщо біль у животі стає сильним і постійним, з’являється багаторазове блювання, висока температура, різка слабкість, жовтушність шкіри або потемніння сечі — не чекайте і зверніться по медичну допомогу. Якщо ви різко втрачаєте вагу, стілець стає частим, жирним і блискучим, а в животі постійне бурчання і здуття, це може бути ознакою порушення засвоєння і потребує корекції терапії. Дієта — частина лікування, але не заміна огляду і рекомендацій спеціаліста.
Дієта при панкреатиті — це продумана простота. Невеликі теплі порції, мінімум жиру, ніжна текстура, стабільний режим, обережні напої і уважність до власних відчуттів — із цих кроків складається ваш щоденний захист. Будні на кашах і парових стравах не прирікають на нудьгу: із базового набору продуктів виходять затишні супи, повітряні суфле, запечені фрукти і десятки комбінацій, які не обтяжують організм. Пам’ятайте: шлях до ремісії складається з рішень на кухні так само, як і з рішень у кабінеті лікаря. Якщо зберігати ритм і не шукати «чарівних методик», підшлункова відповість спокоєм, енергією та поверненням до активного життя, в якому знову є смак — без болю і без страху.


